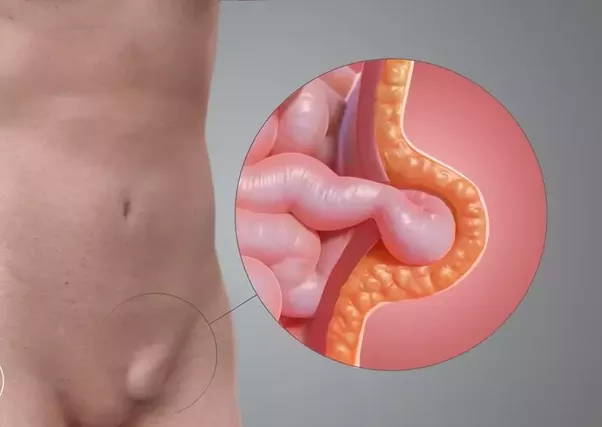
Η βουβωνοκήλη αποτελεί μια προβολή ενδοκοιλιακού λίπους ή τμήματος εντέρου δια ενός ελλείμματος στο μυϊκό τοίχωμα της βουβωνικής περιοχής σε μια περιοχή που ονομάζεται βουβωνικό κανάλι.
Περίπου το 27% των ανδρών και το 3% των γυναικών θα αναπτύξει μια βουβωνοκήλη κατά τη διάρκεια της ζωής. Αποτελεί το συχνότερο είδος κήλης. Συνήθως αναπτύσσονται ως μια διόγκωση στη βουβωνική περιοχή (χαμηλά στην κοιλιά) και καθώς αυξάνονται μπορούν
στους άνδρες να φτάσουν μέχρι το όσχεο. Συμβαίνουν συχνότερα στη δεξιά πλευρά.
Οι βουβωνοκήλες είναι συχνότερες στους άνδρες και η συχνότητά τους αυξάνει με την πρόοδο της ηλικίας. Οι μύς αδυνατίζουν με την ηλικία και αυτό επιτρέπει την ανάπτυξη της κήλης. Οι κήλες μπορεί να αναπτυχθούν σε οποιαδήποτε ηλικία και ίσως υπάρχει γενετικό υπόβαθρο ειδικά στις κήλες που αναπτύσσονται σε νεαρή ηλικία. Κάποιες φορές οι κήλες μπορεί να εμφανιστούν ξαφνικά και μπορεί να συνδέονται με άρση βάρους ή δυσκοιλιότητα ή παρατεταμένο βήχα.
Συμπτώματα θα αναπτύξουν 2 στους 3 ασθενείς. Αυτά μπορεί να περιλαμβάνουν πόνο ή δυσφορία ειδικά κατά το βήχα, άσκηση ή κατά την αφόδευση. Η κήλη συνήθως προβάλλει περισσότερο κατά την αύξηση της πίεσης στην κοιλιά και εξαφανίζεται κατά την κατάκλιση. Τα συμπτώματα συνήθως επιδεινώνονται κατά τη διάρκεια της ημέρας και υποχωρούν με την ξεκούραση.
Θεραπεία
Οι μικρές κήλες που δεν προκαλούν καθόλου συμπτώματα μπορεί να μη χρειάζονται χειρουργική αντιμετώπιση και να τεθούν σε παρακολούθηση (watchful waiting). Οι κηλεπίδεσμοι που υποστήριζαν το βουβωνικό δακτύλιο χρησιμοποιήθηκαν στο παρελθόν αλλά μάλλον προκαλούν περισσότερα προβλήματα μακροπρόθεσμα καθώς αυξάνουν τον κίνδυνο συμφύσεων που μπορεί να καταστήσουν την κήλη μη ανατασσόμενη.
Πρακτικές συμβουλές για την αποφυγή αύξηση του μεγέθους της κήλης είναι:
- Αποφύγεται την άρση βάρους κατά το δυνατόν.
- Όταν χρειάζεται να σηκώσετε βάρος χρησιμοποιείστε τα πόδια και όχι τη μέση.
- Αποφύγετε δυσκοιλιότητα και πίεση κατά την αφόδευση.
- Διατηρείστε φυσιολογικό σωματικό βάρος.
- Μην καπνίζετε.
Η χειρουργική αποκατάσταση της βουβωνοκήλης ενδείκνυται όταν η κήλη γίνει συμπτωματική (αυξάνει σε μέγεθος, προκαλεί πόνο ή δυσφορία) ή όταν γενικά προκαλεί δυσκολίες στην καθημερινότητα του ασθενούς.
Η αδυναμία ανάταξης της κήλης, δηλαδή της επιστροφής του περιεχομένου στην κοιλιά, καθιστά την κήλη μη ανατασσόμενη και απαιτεί άμεση εκτίμηση από χειρουργό. Όταν αυτό συμβεί μπορεί να προκαλέσει σοβαρές επιπλοκές όπως η απόφραξη του εντέρου. Αν αυτό δε χειρουργηθεί άμεσα, υπάρχει κίνδυνος ισχαιμίας και νέκρωσης του εντέρου (γάγγραινα) με επακόλουθη περιτονίτιδα και κίνδυνο για τη ζωή του ασθενούς.
Η κλασική χειρουργική αποκατάσταση με ανοικτή χειρουργική περιλαμβάνει μια τομή περίπου 10cm στη βουβωνική χώρα, κάτω από τη γραμμή του εσωρούχου. Η κήλη ανευρίσκεται και ανατάσσεται. Στη συνέχεια ο μυς ενισχύονται με την τοποθέτηση ειδικού πλέγματος που σταθεροποιείται με εσωτερικά ράμματα. Το δέρμα συρράπτεται με απορροφήσιμο εσωτερικό ράμμα που δε χρειάζεται να αφαιρεθεί. Η επέμβαση διαρκεί 45-60 λεπτά. Ο ασθενής εξέρχεται το ίδιο βράδυ και δεν απαιτείται η παραμονή στο νοσοκομείο.
Η λαπαροσκοπική προσέγγιση περιλαμβάνει 3 μικρές τομές (0.5-1cm): Μια τομή στον ομφαλό και 1 μικροσκοπική δεξιά και αριστερά. Η επέμβαση πραγματοποιείται εσωτερικά. Η κήλη ανατάσσεται και ειδικό πλέγμα τοποθετείται πίσω από το μυ ώστε να κλείσει το χάσμα και να ενισχυθεί ο μυς. Οι τομές κλείνονται με εσωτερικά απορροφήσιμα ράμματα. Η επέμβαση διαρκεί 45-60 λεπτά και ο ασθενής μπορεί να επιστρέψει στο σπίτι του το ίδιο βράδυ.
Ποια είναι τα πλεονεκτήματα και μειονεκτήματα των 2 τεχνικών;
Μακροπρόθεσμα τα αποτελέσματα και των 2 τεχνικών (ανοικτή και λαπαροσκοπική) είναι εξαιρετικά με πολύ χαμηλό κίνδυνο υποτροπής. Και οι 2 δεν απαιτούν την παραμονή στο νοσοκομείο πέρα από μερικές ώρες.
Ειδικότερα:
- Ο μετεγχειρητικός πόνος τείνει να είναι λιγότερος μετά από λαπαροσκοπική επέμβαση. Ο χρόνος αποκατάστασης επίσης.
- Η λαπαροσκοπική προσέγγιση απαιτεί την είσοδο στην περιτοναϊκή κοιλότητα. Συνεπώς δεν προτιμάται ένα ο άσθενής είχε υποβληθεί σε επεμβάσεις της κάτω κοιλιάς ή της πυέλου στο παρελθόν ή ακτινοθεραπεία στην πύελο.
- Το μούδιασμα και η υπαισθησία γύρω από την τομή είναι συχνότερα στην ανοικτή χειρουργική.
- Η ανοικτή επέμβαση προτιμάται σε μεγάλες βουβωνοκήλες που επεκτείνονται στο όσχεο (οσχεοβουβωνοκήλη).
- Η λαπαροσκοπική προσέγγιση προτιμάται σε αμφοτερόπλευρες κήλες καθώς και οι 2 κήλες αποκαθίστανται με τις ίδιες τομές. Επίσης σε υποτροπές προηγούμενης ανοικτής επέμβασης η λαπαροσκοπική τεχνική είναι προτιμητέα.
Μετά την επέμβαση
Συνιστάται η άμεση κινητοποίηση μετά την επέμβαση. Το περπάτημα επιτρέπεται αλλά δεν επιτρέπεται η άρση βάρους και η γυμναστική για 4 εβδομάδες μετά το χειρουργείο.
Μετά τις 4 εβδομάδες οι ασθενείς μπορούν να αυξήσουν τη φυσική δραστηριότητα σταδιακά και εφόσον αισθάνονται άνετα.
Μπορείτε να επιστρέψετε στην εργασία σας μετά από 1-2 εβδομάδες αρκεί αυτή να μην περιλαμβάνει άρση βαρών και έντονη φυσική δραστηριότητα. Η οδήγηση επιτρέπεται 1-2 εβδομάδες μετά το χειρουργείο.
Ποιοι είναι οι κίνδυνοι της επέμβασης;
Οι κίνδυνοι είναι μικροί και η ανάρρωση συνήθως η αναμενόμενη.
Ο κίνδυνος λοίμωξης είναι πολύ χαμηλός και αν συμβεί θεραπεύεται με αντιβιοτικά.
Μερικές φορές (1%) μπορεί να αναπτυχθεί ένα αιμάτωμα ή μια μελανιά γύρω από την τομή ή να συγκεντρωθεί υγρό μεταξύ των μυών. Αυτό αντιμετωπίζεται συντηρητικά και απόρροφαται χωρίς παρέμβαση σε λίγες εβδομάδες.
Ο κίνδυνος υποτροπής είναι ιδιαίτερα χαμηλός, της τάξης του 2-3% ενώ πόνος, μούδιασμα μπορεί να παρατηρηθεί σε περίπου 3% και συνήθως αποκαθίσταται εντός 3μήνου.
Θα πρέπει να επικοινωνήσετε μαζί μας εφόσον παρατηρήσετε:
- Ερυθρότητα ή διαρροή από το τραύμα.
- Πυρετό.
- Διόγκωση στην τομή.
- Επιδεινούμενο πόνο.
Πολύ λίγοι ασθενείς και συνήθως με υποκείμενο πρόβλημα υπερτροφίας προστάτη μπορεί να έχουν δυσκολία στην ούρηση. Σε αυτή την περίπτωση μπορεί να χρειαστεί η τοποθέτηση ουροκαθετήρα και η παραμονή μέχρι την επόμενη ημέρα.
Μερικοί ασθενείς και κυρίως μετά από ανοικτή επέμβαση μπορεί να νιώσουν μούδιασμα ή μια αίσθηση βάρους γύρω από την τομή και προς το περίνεο (γεννητικά όργανα). Αυτό οφείλεται στα νεύρα του δέρματος και συνήθως βελτιώνεται με το χρόνο. Στις σπάνιες περιπτώσεις που επιμένει μπορεί να απαιτηθεί φυσιοθεραπεία ή και έγχυση τοπικού αναισθητικού και στεροειδών στην περιοχή της τομής με πολύ καλά αποτελέσματα.


